Каждое темное и четко очерченное пятно, возникшее на коже, мы склонны называть родинкой, а непонятные разрастания — бородавками. Как правило, люди относятся к ним легкомысленно: надеются, что само пройдет, или даже пытаются удалять кожные новообразования самостоятельно. Но такое отношение неправильно, а порой и смертельно опасно: «родинка» может переродиться в злокачественную опухоль. Что же делать?
Все ли новообразования на коже надо сразу удалять?
—Ни в коем случае. Прежде чем принять решение об удалении того или иного новообразования, которых существует великое множество
— родинки, фибромы, себорейный кератоз, папилломы, бородавки, кондиломы и др., врач-дерматолог проводит необходимые дерматоскопические, а при необходимости — и цитологические исследования. Если сделать это своевременно, то, как правило, нам удается безопасно и на достаточно ранних стадиях болезни поставить пациенту правильный диагноз, от которого зависят все дальнейшие лечебные мероприятия.
—Расскажите, пожалуйста, о самых распространенных новообразованиях.
—Начнем с темных пигментных пятен — чаще всего это невусы (родинки). Они бывают врожденными и приобретенными, плоскими, возвышающимися, покрытыми волосками, бородавчатыми, с широким основанием или сидящими на ножке. Родинки могут быть на самых разных участках тела, иногда их бывает много. Но опасность представляют прежде всего родинки, расположенные на открытых солнцу участках кожи, и в первую очередь те из них, которые начали беспокоить: увеличиваться в размере, чесаться. Дело в том, что невусы легко перерождаются в меланому — самый опасный вид рака кожи, который быстро дает метастазы и часто приводит к летальному исходу. Вот почему ни в коем случае нельзя самостоятельно убирать родинку! Оптимальное лечение — это ее лазерное удаление после того, как врач удостоверился, что с точки зрения онкологии этот невус опасности не представляет.
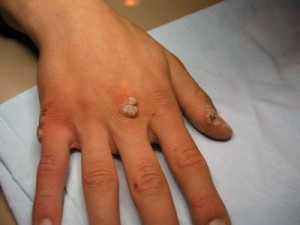
—Существует нескольких типов бородавок, и все они — проявления вируса папилломы человека. Обычно ими заражаются непосредственно при контакте с больным, хотя заражение может происходить и через предметы быта. Наиболее распространены бородавки обыкновенные (вульгарные). Они появляются, главным образом, на тыльной стороне кистей рук и пальцев, но бывают и на локтях, стопах, очень редко — на лице, губах, даже во рту. Все, наверное, видели бородавки — это округлые плотные шероховатые узелки из ороговевшей кожи, которые со временем могут становиться красно-коричневыми. Как правило, они не болят и не вызывают особого дискомфорта. У детей бородавки нередко проходят сами, а у взрослых их приходится удалять лазером (прежде всего самую крупную из них — материнскую бородавку) и принимать меры к укреплению иммунитета.
— Есть и другие бородавки, кроме обыкновенных?
— Да, больше всего на них похожи юношеские плоские бородавки, которые обычно бывают на лице и тыльной стороне кистей. Их тоже рекомендуется удалять лазером.
Труднее справиться с подошвенными бородавками. Это одна или несколько глубоких круглых папул желтовато-сероватого цвета, которые образуются на стопах в местах наибольшего давления, особенно на пятках и подушечках стоп. Их диаметр — до 2-3 см, они покрыты толстыми роговыми наслоениями, а в центральной части — рыхлые. Обычно эти образования не опасны, но резко болезненны, и их приходится удалять. Существует много народных средств, но помогают они в основном на ранних стадиях, тем более что часто бывают рецидивы. Запущенные бородавки удаляет дерматолог (сегодня чаще с помощью лазера), и это требует времени.
— Какие еще заболевания вызываются вирусом папилломы человека?
— Помимо бородавок, к этой группе новообразований относятся сами папилломы и остроконечные кондиломы. Папилломы — это доброкачественные новообразования из клеток плоского эпителия, поэтому удаление папиллом имеет в основном косметическое значение. Наиболее эффективный способ удаления — лазерный.
Остроконечные кондиломы, иначе называемые генитальными бородавками, гораздо более неприятны. Они представляют собой мелкие, мягкие, нитевидные остроконечные узелки на тонкой ножке. Если не принимать никаких мер, кондиломы разветвляются, разрастаются и сливаются, образуя очаги, похожие на петушиный гребень. Они очень заразны, и основной путь заражения — половой. При лечении остроконечных кондилом одного их удаления (обычно лазерного) мало, необходима общая терапия.
И еще к этой группе относят пио- генную гранулему. Это круглая ярко-красная сосудистая «горошина» на ножке, иногда достигающая размера лесного ореха. Она возникает на фоне бактериальной инфекции в разных местах тела и связана, по- видимому, со снижением иммунитета. Пиогенные гранулемы довольно быстро растут, легко кровоточат, доставляют неприятности. Чем раньше их удалить — тем лучше.
—Что делать, если на коже имеется жировик? Опасен ли он?
В народе жировиком обычно называют два вида доброкачественных опухолей: атерому и липому. Атерома — это доброкачественное опухолевидное образование, которое появляется в результате закупорки протока сальной железы. Чаще всего она возникает на коже лица, головы, шеи и спины как косметический дефект — сама опухоль не опасна.
А липомой называется доброкачественная опухоль, образующаяся в слое подкожной соединительной ткани. Чаще всего ее можно встретить на плечах, спине, бедрах. Для атеромы и липомы наиболее эффективно лазерное удаление.
Хочу здесь назвать еще два типа доброкачественных опухолей, с которыми нам часто приходится иметь дело: это фиброма и ангиофиброма. Отличаются они в основном тем, что фиброма состоит из соединительной ткани, а ангиофиброма — соединительной и сосудистой. И то и другое имеет вид безболезненного узелка, более или менее плотного и эластичного, выступающего над поверхностью неизмененной кожи. Размеры — от 0,3 до 1,5 см, иногда крупнее. Обе опухоли легко удаляются лазером.
— Расскажите, пожалуйста, про кератоз. Что это такое?
— Существуют два с виду похожих заболевания: себорейный кератоз (его еще называют старческая бородавка) и солнечный кератоз. Считается, что себорейный кератоз наследственно обусловлен. Он чаще бывает у пожилых, но нередко встречается и у молодых людей, подростков, даже детей. В начале заболевания очаг себорейного кератоза выглядит как небольшое овальное или круглое пятно до 1 см в диаметре, плоское, серовато-желтого или бурого цвета.
Потом пятно понемногу выступает, покрывается жирными корками, которые легко отделяются, и переходит в кератому — доброкачественную опухоль, состоящую из темных, плотных и толстых корок, испещренных трещинами. Раньше или позже себорейный кератоз возникает практически у всех. Особенно ему подвержены темнокожие люди. Чаще бывают множественные кера- томы — они могут образовываться на лице, шее, на голове под волосами, даже на руках и ногах. Но злокачественное перерождение возникает очень редко.
—А чем отличается солнечный кератоз?
—Это предраковое заболевание кожи, связанное с ее повреждением под действием избытка солнечных лучей. Солнечный кератоз имеет вид множественных плотных очагов ороговевшей кожи, покрытых сероватыми сухими корками. Как правило, он возникает у людей со светлой кожей, преимущественно мужчин. Опасность солнечных кератом — в возможности их медленного, незаметного перерождения в плоскоклеточный рак.
И сразу хочу всех предупредить: при появлении любых новообразований, а также при их изменении (заметный рост, изменение формы, цвета, внезапное выпадение волосков, появление неравномерной пигментации, зуда, воспаления, кровоточивости и пр.) необходимо срочно прийти на прием к дерматологу-онкологу. Особенно это относится к людям в возрасте: рак кожи чаще всего поражает именно зрелую кожу, то есть пожилых людей. Нередко у них под маской родинки может прятаться меланома, а под видом кератоза — плоскоклеточный рак. И никакого самолечения! Неправильным лечением вы можете только стимулировать метастази- рование, что приводит к летальному исходу.
—
—Какие методы диагностики новообразований существуют?
—Применяется целый ряд специальных диагностических методик в сочетании с клиническим опытом врача дерматолога-онколога. Очень хороший современный метод — дерматоскопия: он не инвазивный, не травматичный. Дерматоскоп — это такой прибор, как бы накожный микроскоп. Он посылает луч, который проникает в дерму — глубинный слой кожи, отражается там от определенных кожных структур, возвращается в прибор, и мы видим глазом определенную структуру кожи, причем она вполне соответствует данным гистологии. Метод надежный, но если все же остаются сомнения, мы используем традиционные методы: гистологию или цитологию. В гистологии под микроскопом изучаются тончайшие срезы тканей, а в цитологии — клетки, полученные путем соскоба или пункции. Доброкачественные опухоли можно смело удалять.
—А как удаляют новообразования?
—Можно обычным хирургическим методом, используя скальпель. Есть метод электрокоагуляции, применяют и жидкий азот. Но для того чтобы удалить новообразование радикально, наиболее эффективен лазер. Он позволяет это сделать даже в труднодоступных местах — например, на веках или на слизистой. У лазерного удаления есть и много других преимуществ. Но существуют также противопоказания. Например, нельзя проводить лазерную хирургию, если диагностикой установлен злокачественный характер новообразования. Не используют лазер, когда новообразование слишком большое по размеру или непонятной природы. Бывает индивидуальная непереносимость инфракрасного излучения. К тому же лазерные операции проводятся без наркоза, и людям слишком возбудимым или с заболеваниями нервной системы, при которых возбудимость резко повышена, делать их опасно.
И еще раз повторю: обнаружив у себя на коже новообразование, ни в коем случае сами его не удаляйте. И не дожидайтесь, пока начнутся проблемы, а покажитесь врачу.
На вопросы отвечала дерматолог – онколог Екатерина Владимировна КРЫЛОВА.